痔は日本人の多くが一度は経験するといわれる身近な病気ですが、症状や原因はさまざまです。
なかでも「痔核(いぼ痔)」「裂肛(きれ痔)」「痔瘻(あな痔)」は発症数が多く、“3大痔疾患”と呼ばれます。
それぞれ痛みや出血、腫れなどの特徴が異なり、適した治療法も違います。
当院ではプライバシーに配慮した診療体制で、早期発見・早期治療を心がけています。
「もしかして…」と思ったら、恥ずかしがらずにぜひ一度ご相談ください。
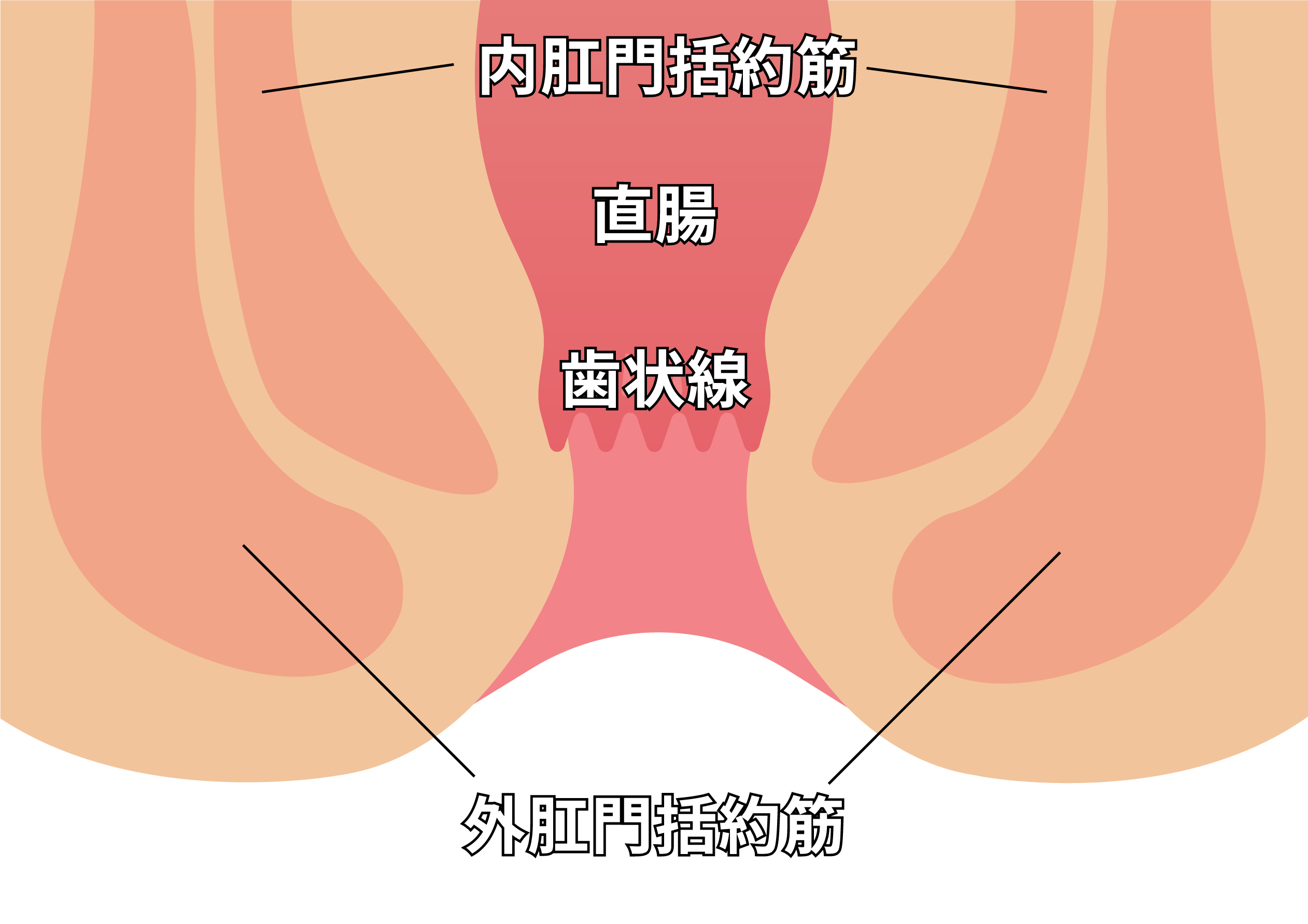
歯状線(直腸と肛門の間)をはさんで直腸側の内痔静脈叢がうっ血などにより膨らんできたものが内痔核、肛門側の方は外痔核と言われています。
主に強く息む方、頻便などにより肛門に負荷がかかり続けることにより血流が悪くなり、うっ血し膨張していきます。さらに病態が進むと出血したり、肛門外に出てくることもあります。
内痔核は直腸側(痛覚はない)にあり、通常痛みは伴いません。排便時出血、脱出がほとんどです。
外痔核は痛覚があり、腫れると痛みが伴います。
痔核が肛門外に脱出するようになると痔核が戻らなくなり激しい痛みが伴うようになることもあります。脱出したときに血流が悪くなり血の塊(血栓)ができ大きく腫れ上がります。嵌頓痔核と言われています。
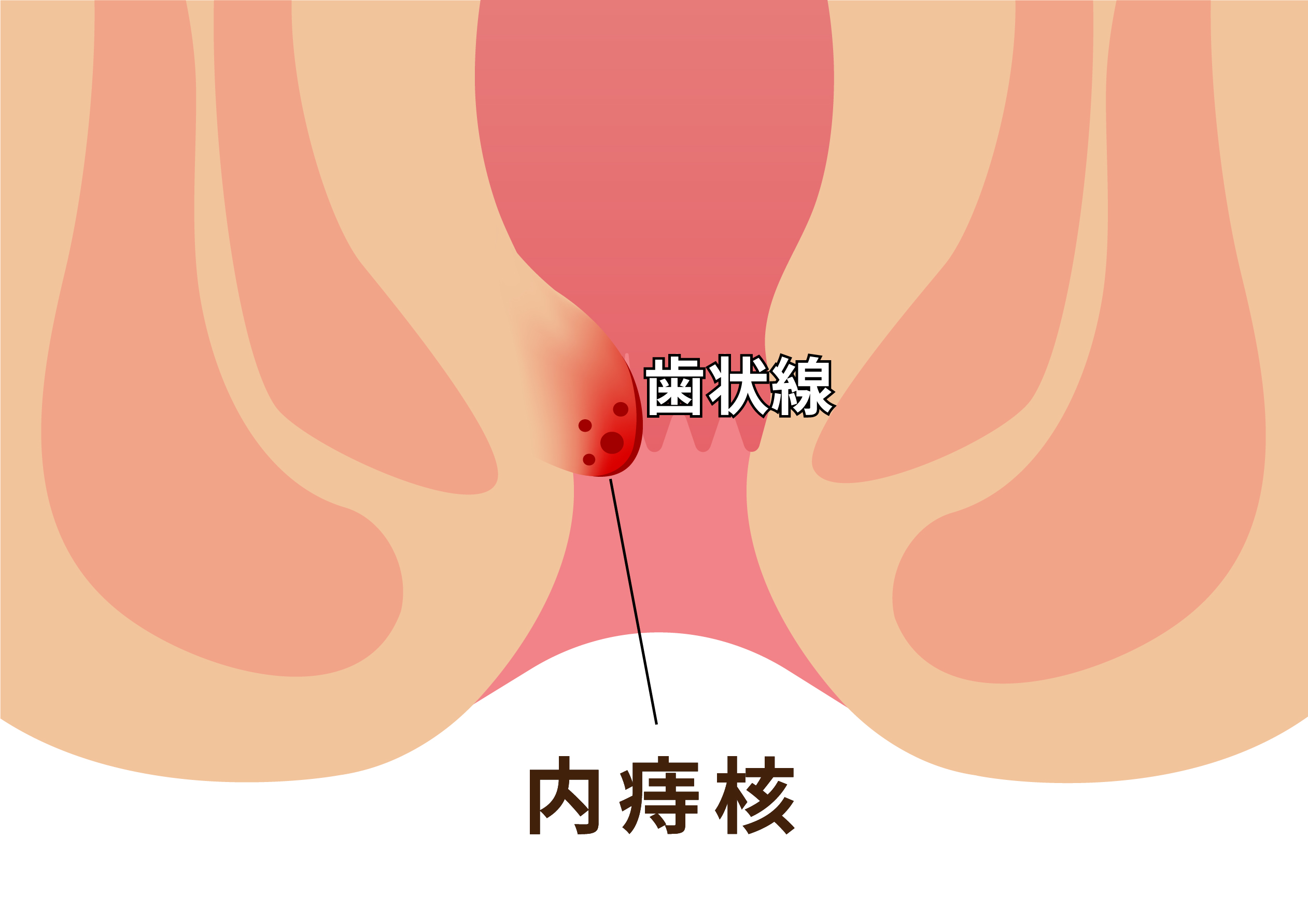
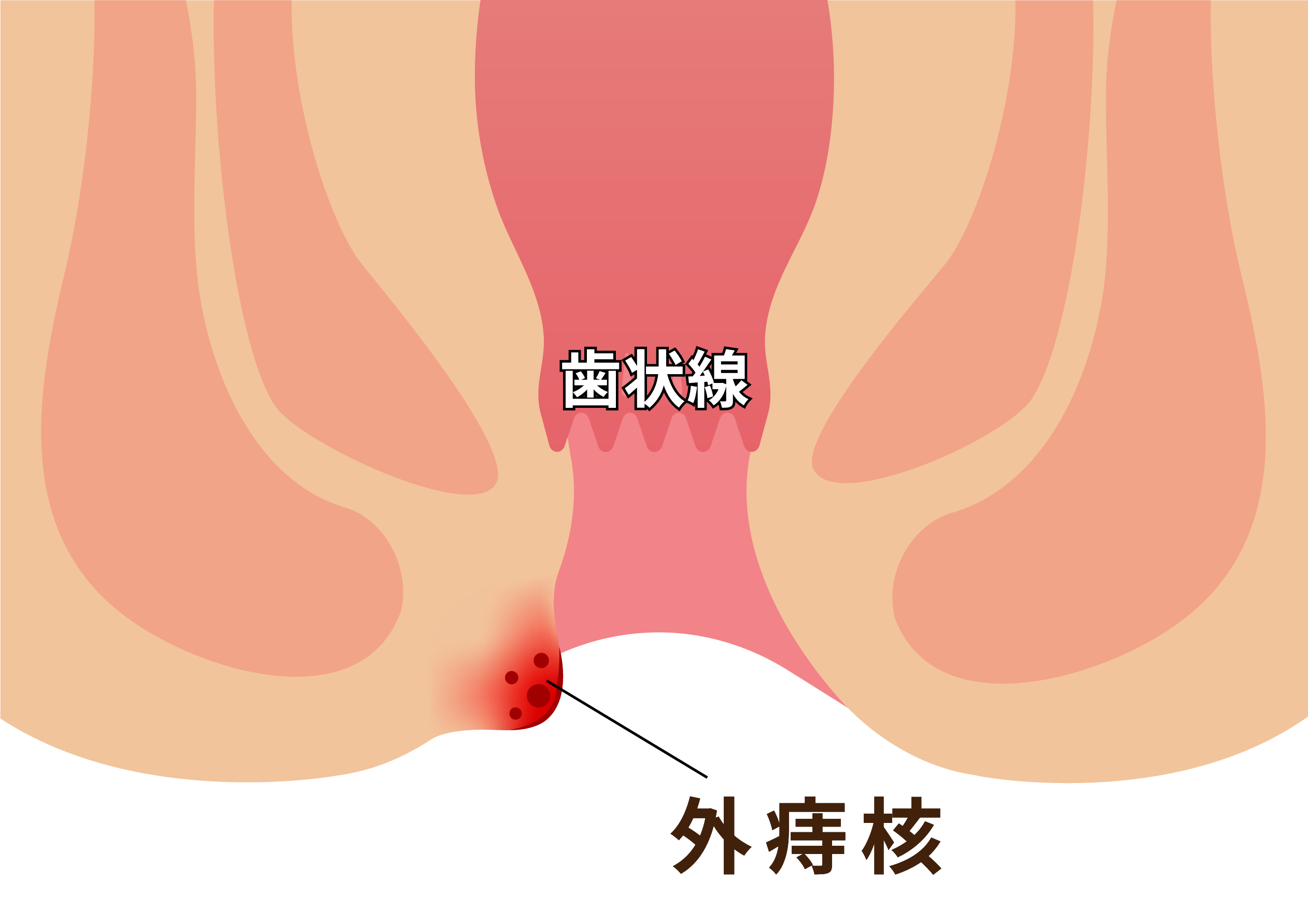
痔核の程度は4段階で分類しています。
| I度 | 排便時に出血することもありますが、痔核が肛門の外へは脱出しません。 |
|---|---|
| II度 | 出血に加え排便時に痔核が肛門外へ脱出しますが、排便が終われば自然に中に引っ込みます。 |
| III度 | 排便時に脱出した痔核が、指で押し戻さないと元に戻らない状態。 |
| IV度 | 排便の時だけでなく普段も痔核が脱出したままのもの。 |
III度、IV度になると手術療法が必要になってきます。
先ずは排便改善です。過度な息みが痔核に関係しているため便通を整える必要があります。食生活やアルコール摂取量を控えるなどして、無理に強く息まないように、短時間(5分以内)の排便時間に努めましょう。
症状が長く続く場合は医療機関を受診しましょう。
ALTA療法(硫酸アルミニウムカリウム水和物・タンニン酸)
痔核患部に直接注射し、直腸に固定、退縮させます。
合併症(痛み、出血等)が少なく、身体的な負担は軽減されます。入院も短期ですみます。また資格を持った医師に限られます。
ただ痔核そのものが無くなるわけではなく、再発の可能性もあります。
また外痔核は痛みも感じる場所なので適応されません。
孤立性の脱出するような内痔核に適応があります。ゴムを締めることで血流を遮断して、約7日間程度で壊死・脱落させます。脱落後は潰瘍が出来るため出血することがあります。
余剰となった痔核を切除、縫合する方法です。痔核III〜IV度になると出血、脱出するようになると日常生活に支障が出てくることもあります。併存(裂肛、痔瘻など)病変があっても対応できます。
麻酔をかけて肛門内をよく観察して、症状がでている痔核に対し切除範囲を決めて切除し、疼痛緩和、創傷促進のため半縫合します。
術後は疼痛のコントロール、術後7日目前後に出血することがあります。出血が止まらなければ、止血術をすることもあります。
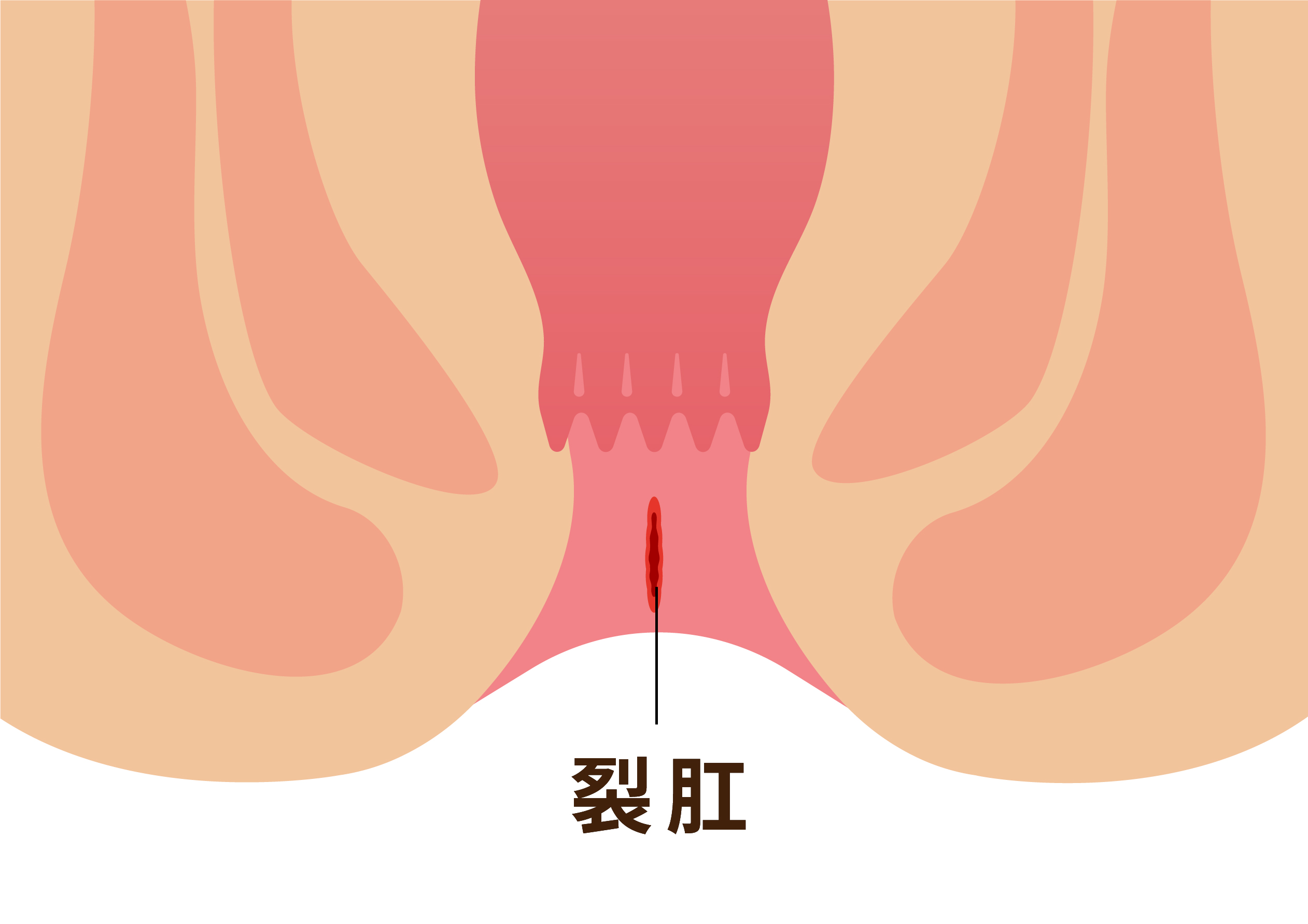
主には太く硬い便が通過するときに肛門が裂けます。稀には頻回に下痢して、勢いよく排出したときなどで出来ることもあります。
排便時に鋭い痛みや排便後もしばらく痛みが続きます。鮮やかな出血もみられます。
最近ではシャワートイレや勝手に流れるトイレなどあり出血に気付かないこともあるようです。
肛門の腹側、背側が多くみられます。無治療でいると特に背側は血流が乏しく慢性化することもあります。
急性期は便を軟らかくすること。外用薬使用し入浴など温めると疼痛緩和します。
慢性期になると傷が深くなり潰瘍形成し、さらに血流が悪くなり排便時出血があまりしなくなりますが、痛みが強く排便困難になってきます。排便の恐怖感から排便を我慢し、さらに硬便となりさらに切れると悪循環になることもあります。
そうならないように早めに診断、治療をお勧めします。
激痛です。随伴性裂肛といって痔核や肛門ポリープなど脱出に伴って裂肛を起こすことがあります。痔核は普段脱出するだけなので痛みは伴わず、戻しとけば過ごしていけますが、これに裂肛を伴うと排便中も排便後も痛い、どうにかしてくれと駆け込まれることが多いです。診察しなければ診断も出来ず、やっと診察してもやはり多くの場合根治手術になります。
痔核が脱出して指で戻してること自体、痔核が大きいですよね。
便通を整えます。さらに軟膏等の処方することが主体になります。
肛門狭窄や随伴性裂肛などは根治手術になる可能性が高くなります。
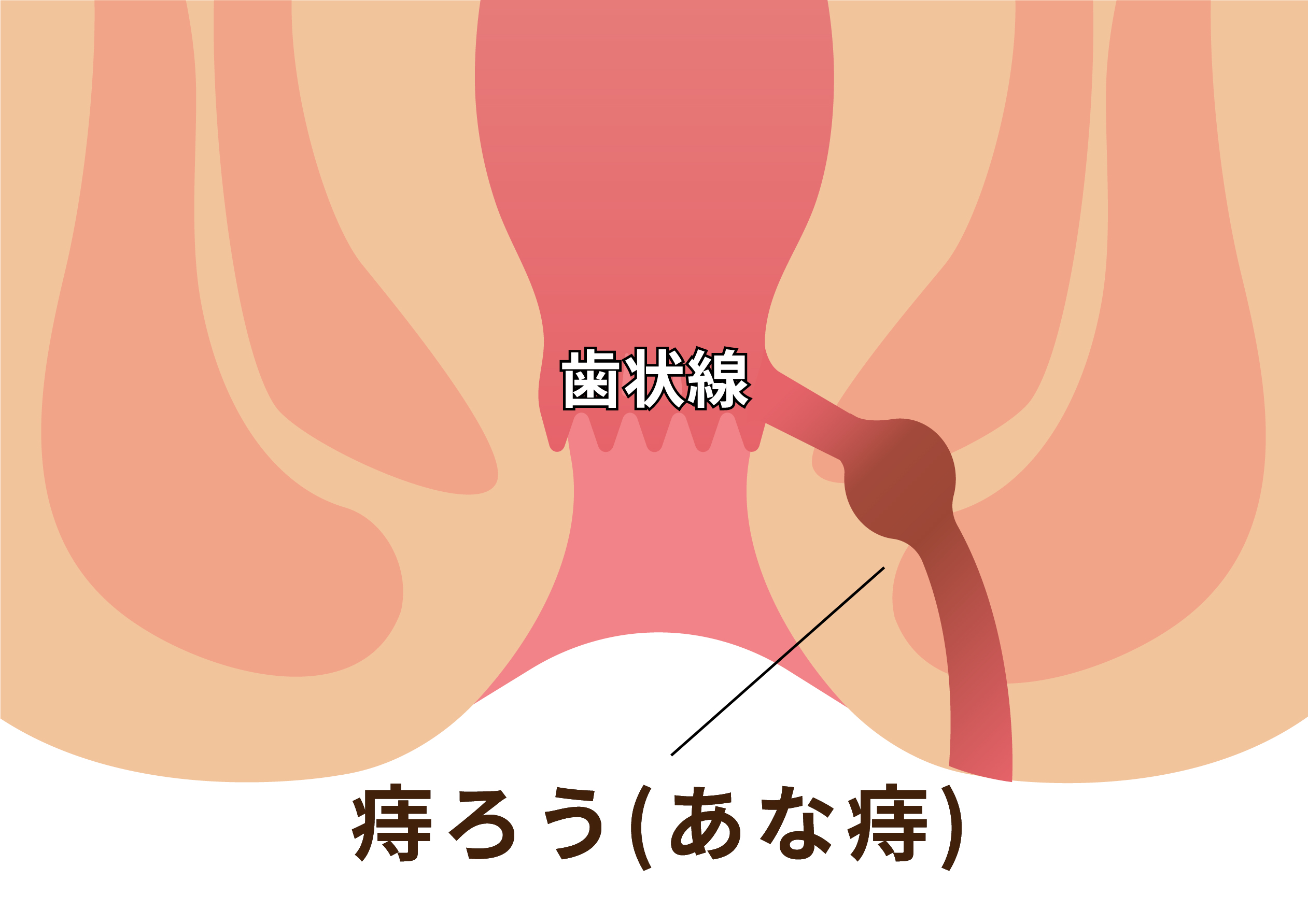
肛門と直腸の境目に肛門腺という分泌腺があります。普段から軟便、下痢など起こり、細菌が肛門腺に入り込むと感染の原因になります。肛門周囲や直腸周囲に膿が貯まってくることがあります。それが徐々に拡がってしまうと疼痛や発熱などの症状が出現します。
自然に皮膚が破れて膿が出てくることもあります。膿が貯留してくれば症状も強くなるので皮膚を切開し膿を出します。膿が出れば症状も治まってきます。
症状は緩和しますが、一旦入り込んだ肛門腺(原発口と言います)は再び細菌が入り込みやすくなり、また膿が貯留し、範囲が拡がっていく場合もあります。薬物では完治すること無く、治療は根治術が一般的です。
痔瘻はその進展形式によりI〜IV型に分類されています。
| I型 | 発生頻度は少なく、裂肛などの裂け目から感染し、肛門粘膜下に瘻管を形成していくこと多いようです。I型痔瘻は外来で処置することもあります。 |
|---|---|
| II型 | 痔瘻の中では頻度が高く、括約筋外に皮膚に向かって瘻管(トンネル)を形成します。感染を繰り返すと拡がることあります。また内外括約筋間を瘻管が上方(頭側)に伸びることもあります。 |
| III型 | 肛門背中側の深部に坐骨直腸窩という間隙があり、そこに膿が貯留してしまうことがあります。肛門直腸を取り巻くようにU字型に拡がってしまうこともあります。激しい疼痛や発熱などの症状が見られることもあります。 |
| IV型 | 稀に見られる痔瘻です。骨盤直腸窩痔瘻あるいは肛門挙筋上痔瘻と言われます。名称通り肛門挙筋の頭側(上方)に痔瘻が貫いていて、なかなか厄介な痔瘻です。 |
肛門後方の痔瘻に対して良く行われます。出口(2次口)〜入口(1次口)までの瘻管を開放します。
そのまま縫合せず開放創となり、徐々に治癒するまで経過観察となります。
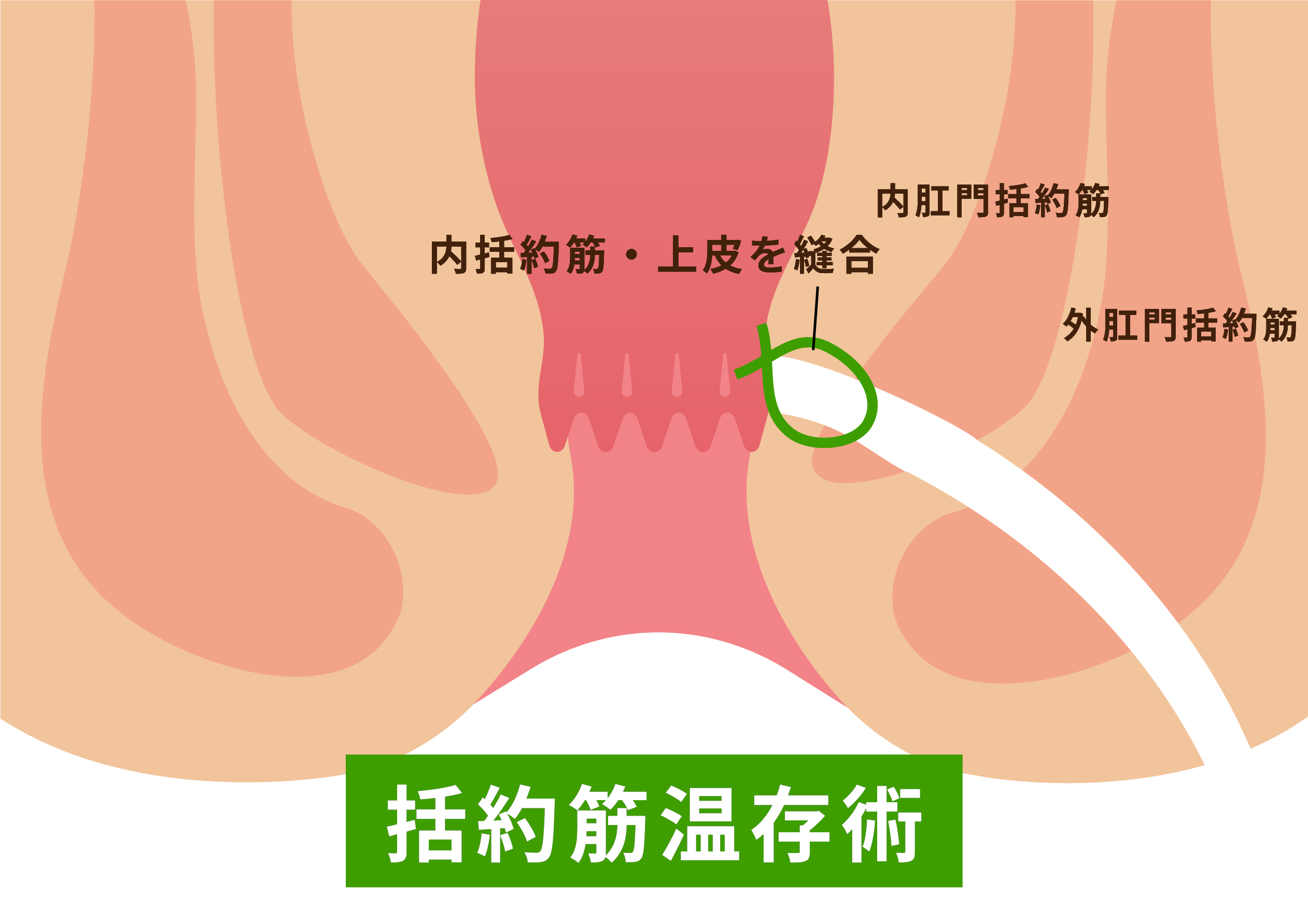
肛門の側方や前方から派生した痔瘻の場合、括約筋を貫いている場合が多く開放術を施行してしまうと肛門の締まりの問題や肛門変形が残る場合があります。
そこで瘻管だけを2次口から1次口までをくり抜き1次口側を縫合閉鎖するようにします。括約筋に損傷しないようにする手術法です。しかし少なからず再発することもあります。
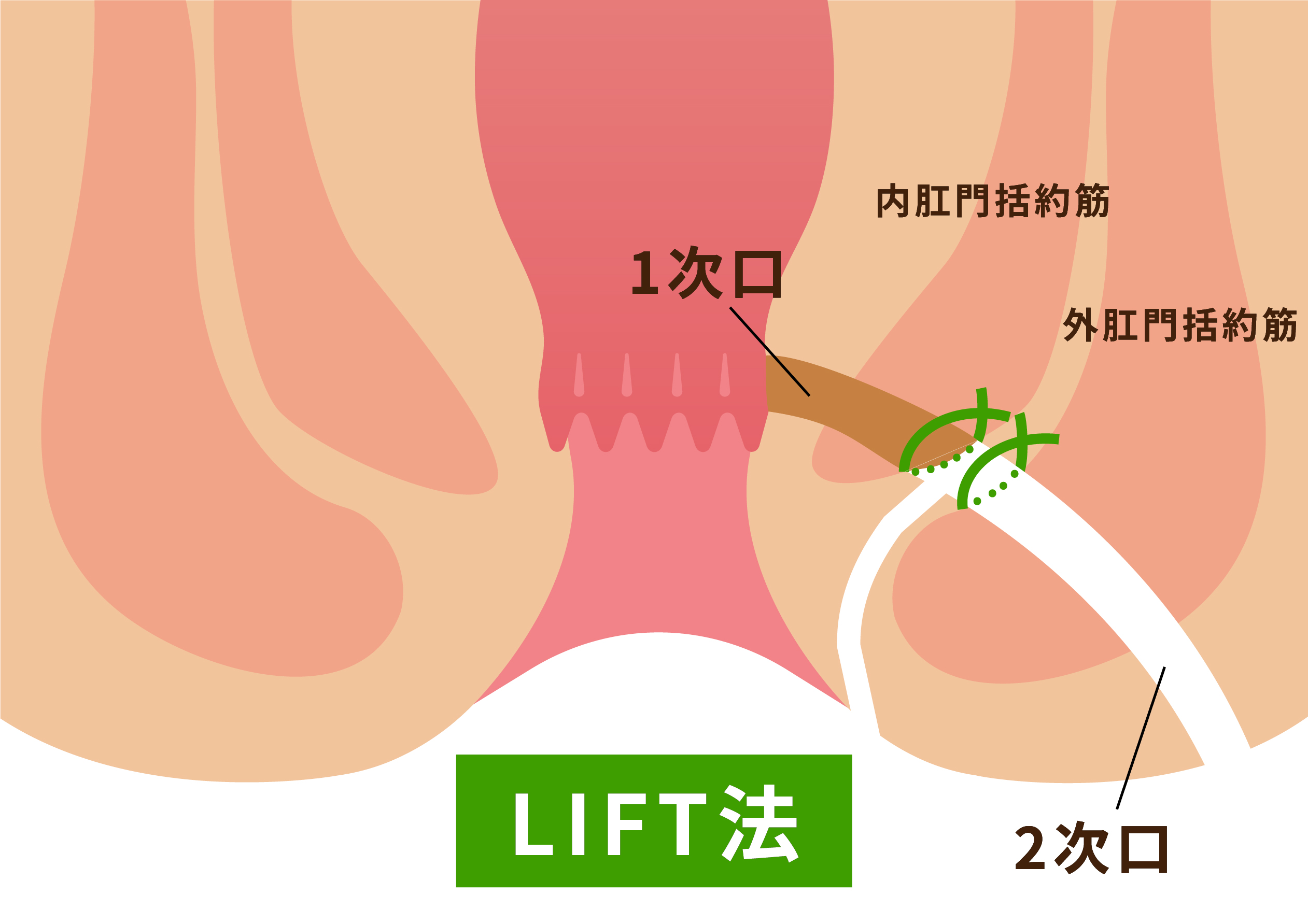
括約筋温存術では完全に瘻管をくり抜くと多少は括約筋に損傷を与えてしまうため、外括約筋の外側まで瘻管をくり抜き、内、外括約筋の間で瘻管を切断します。
より再発しないようにするため、当院では肛門粘膜面に1次口は切除し、縫合しています。
2次口〜1次口の瘻管に医療用ゴムを挿入します。ゴムの張力により徐々に瘻管を切断していきます。ただし瘻管切断まで時間を要します。
1次口が大きい時や再発痔瘻にはこの方法になることがあります。